 Plus Onlus è stata presente anche alla edizione 2016 della HIV Drug Therapy di Glasgow, una conferenza interessante e molto partecipata, come sempre del resto.
Plus Onlus è stata presente anche alla edizione 2016 della HIV Drug Therapy di Glasgow, una conferenza interessante e molto partecipata, come sempre del resto.
In effetti oltre 2000 partecipanti si notano, ma, al di la di questo, i contenuti esposti la confermano come una delle più importanti conferenze al mondo.
Durante la sessione inaugurale, Anthony Fauci, uno dei massimi esperti di HIV con la fortuna di saper esporre pressoché ogni tema legato all’argomento con estrema facilità, ha arringato la folla con il suo “Follow the science” indicando come sia solo restando sull’evidenza scientifica che è possibile sconfiggere HIV anche grazie agli strumenti che già abbiamo.
Sembra una ovvietà ma non è affatto così. Consideriamo quanto stigma, discriminazione, criminalizzazione e altre follie degenerative del cervello di pochi ossessionati possono condizionare la diffusione di HIV, pur non avendo nulla a che vedere con l’evidenza scientifica.
Inizia da lontano la lettura di Fauci, dal 1981 quando il MMWR (Morbidity and Mortality Weekly Report), riportò i primi casi di PCP e Sarcoma di Kaposi a Los Angeles e New York. Oggi i dati al 2015 della pandemia, sono di quelli fanno tremare le gambe:
• 36,7 milioni di persone che vivono con HIV,
• 1.1 milioni di morti,
• 2.1 milioni di nuove infezioni (fonte UNaids).
Tuttavia, mentre l’aspettativa di vita nel 1980 mediamente non superava i 12 anni senza la ART, oggi, grazie ai trattamenti efficaci, in media abbiamo una aspettativa di vita di 53 anni addizionali. Oggi è ormai acclarato che l’offerta della terapia come prevenzione aggiuntiva è utile a concedere meno spazio all’epidemia, tuttavia è evidente che per mettere in trattamento i diversi milioni di persone con HIV nel mondo occorrono volontà politiche, prima ancora dei fondi necessari (che qualcuno più avanti dimostrerà essere meno di quel che si crede). In caso di esito positivo al test la cosiddetta retention in care è un tema che affligge molti paesi. Sicuramente gli USA che perdono numeri impressionanti di pazienti fra la diagnosi e l’inizio del trattamento, lo è anche per l’Italia anche se, per una volta, il nostro paese riesce a fare molto meglio della grande potenza.
Il tema della continuità del trattamento è direttamente proporzionale alla possibilità di avvicinarci all’obiettivo 90-90-90 proposto al mondo da UNaids (90% delle persone con HIV diagnosticate, 90% in trattamento, 90% a viremia soppressa). È un obiettivo molto ambizioso e la data limite del 2020 lo pone nella sfera delle idee irrealizzabili, tuttavia anche solo avvicinarsi in modo consistente alla meta, comporterebbe una grossa “botta” all’epidemia. Infatti, come è ormai largamente  dimostrato, la soppressione virale comporta una possibilità di contagio talmente remota da poter dire zero, ma è ovvio che la carica virale va mantenuta abbattuta, che il paziente deve essere aderente e deve essere controllato da un sistema sanitario in grado di funzionare. Il che è maggiormente vero oggi che i pazienti HIV+ invecchiano, si trovano ad affrontare le co-morbidità tipiche dell’età che avanza a fronte di un sistema sanitario sempre più a corto di fondi, nella sensazione generale che HIV non sia più un’emergenza.
dimostrato, la soppressione virale comporta una possibilità di contagio talmente remota da poter dire zero, ma è ovvio che la carica virale va mantenuta abbattuta, che il paziente deve essere aderente e deve essere controllato da un sistema sanitario in grado di funzionare. Il che è maggiormente vero oggi che i pazienti HIV+ invecchiano, si trovano ad affrontare le co-morbidità tipiche dell’età che avanza a fronte di un sistema sanitario sempre più a corto di fondi, nella sensazione generale che HIV non sia più un’emergenza.
Attenzione: HIV ci mette pochissimo a tornare ad essere un’emergenza.
Vorrei anche chiarire che se l’obiettivo è ambizioso non è irrealizzabile. Secondo quanto riportato da HIV Medicine il 18 agosto 2016, la Svezia è il prima stato che dichiara di aver raggiunto quanto disposto da UNaids.
Ma non è tutto qui. Anthony Fauci ci ricorda che anche in caso di esito negativo non ce la caviamo con un ok tutto bene arrivederci, e propone il “Prevention Contiuum” ossia l’offerta di tools che facciano si che la persona con esito negativo resti tale. Fauci parla di counselling, di “Combination HIV Prevention”. È una gioia ascoltarlo e vorrei che molti compagni di viaggio (e che si fanno dei bei viaggi) italiani lo potessero ascoltare, è una gioia annotare che il BLQ Checkpoint sta già facendo pressoché tutto ciò che il professore cita.
Tornato alla terapia, Fauci cita alcuni fra i principali studi, ultimo quello pubblicato su JAMA lo scorso luglio, che lo portano a dire che ad oggi non ci sono casi documentati di trasmissione in coppie siero-discordanti dove il partener HIV+ è a viremia soppressa e lo fa citando i 58.000 atti sessuali dello studio, chiudendo così l’argomento.
 Tuttavia, non pago, ne apre immediatamente un altro: la PrEP. E va immediatamente alla best practice di San Francisco dove, grazie alla PrEP offerta a 1200 persone, in un anno mezzo hanno azzerato le nuove diagnosi fra gli arruolati nel programma. Mentre si sono registrate 82 nuove diagnosi fra chi non era nel programma (fonte AIDS 2016 abstract FRAE0104).
Tuttavia, non pago, ne apre immediatamente un altro: la PrEP. E va immediatamente alla best practice di San Francisco dove, grazie alla PrEP offerta a 1200 persone, in un anno mezzo hanno azzerato le nuove diagnosi fra gli arruolati nel programma. Mentre si sono registrate 82 nuove diagnosi fra chi non era nel programma (fonte AIDS 2016 abstract FRAE0104).
Con un eloquente gesto teso a dire spero che questo sia un messaggio chiaro a tutti, Fauci passa al futuro, prossimo per altro, e ci descrive gli studi sui farmaci a lento rilascio per poi passare alle sfide vere per il futuro che indirizza verso che quella che chiama HIV Persistence: la cura. Chiarisce subito che la cura classica, l’eradicazione, non è, qui e ora, nelle nostre possibilità ma è possibile giungere a controllare il rebound virologico grazie ad anticorpi specifici (cita un suo studio su animali pubblicato su Science il 13 ottobre, secondo il quale una breve terapia ARV con l’aggiunta di anticorpi particolari, porta ad un prolungato controllo della viremia a fronte della sospensione della terapia)… insomma ci spazi per la speranza. Ma non si ferma qua e dice al sua anche sul tema vaccino.
Fauci presenta due strade per un vaccino: quella tradizionale (approccio empirico o induttivo) che riproduce una infezione naturale e porta alla riorganizzazione del sistema immunitario che ci attrezza per combattere e vincere il contagio. Ci abbiamo già provato, infatti Fauci cita il noto studio realizzato in Thailandia con i fondi del ministero della difesa USA (risultati pubblicati su New England Journal of Medicine nel 2009), ci riprova l’NIH con uno studio che sta per iniziare in Sud Africa che prevede l’utilizzo di anticorpi monoclonali.
Studi interessanti ma anche necessari perché Fauci ci fa notare che si, è vero che il trattamento 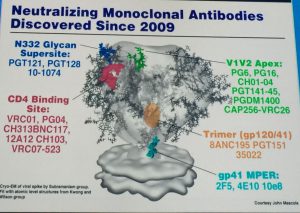 ARV è utile per la lotta contro HIV e per la sua prevenzione, ma costa molto. Il costo dei trattamenti per HIV, unitamente a quelli per HCV e il cancro, hanno portato pesanti dissesti in più un sistema sanitario nei paesi del primo mondo e Fauci sembra voler offrire una soluzione da temporeggiatore mostrando una tabella relativa ai farmaci generici per HIV, già utilizzabili per molti principi attivi e parecchi altri brevetti stanno per scadere. In effetti un accesso diffuso ai generici potrebbe garantire un utilizzo del trattamento ARV su larga scala, ma Fauci denuncia l’over-charging sui farmaci e chiede trasparenza sui prezzi come già ha fatto l’OMS. Ma Fauci va anche oltre, arrivando a ipotizzare i buyers club laddove i prezzi dei farmaci non dovessero consentire il trattamento diffuso e fa un preciso riferimento a Gilead, ai 10 miliardi di dollari di tasse che avrebbe aggirato e al costo dei farmaci per HCV.
ARV è utile per la lotta contro HIV e per la sua prevenzione, ma costa molto. Il costo dei trattamenti per HIV, unitamente a quelli per HCV e il cancro, hanno portato pesanti dissesti in più un sistema sanitario nei paesi del primo mondo e Fauci sembra voler offrire una soluzione da temporeggiatore mostrando una tabella relativa ai farmaci generici per HIV, già utilizzabili per molti principi attivi e parecchi altri brevetti stanno per scadere. In effetti un accesso diffuso ai generici potrebbe garantire un utilizzo del trattamento ARV su larga scala, ma Fauci denuncia l’over-charging sui farmaci e chiede trasparenza sui prezzi come già ha fatto l’OMS. Ma Fauci va anche oltre, arrivando a ipotizzare i buyers club laddove i prezzi dei farmaci non dovessero consentire il trattamento diffuso e fa un preciso riferimento a Gilead, ai 10 miliardi di dollari di tasse che avrebbe aggirato e al costo dei farmaci per HCV.
È doveroso segnalare che durante un panel discussion, la prof. Mussini, direttrice della Clinica

Malattie Infettive del Policlinico di Modena, ha citato il BLQ Checkpoint come best practice italiana nell’ambito delle nuove strategie per incrementare i test e limitare il numero delle diagnosi tardive. Un riconoscimento pubblico in una grande conferenza internazionale che è stato molto gradito.
Jens Lundgren ha tenuto una lettura sui dati scientifici a sostegno dell’inizio immediato della terapia in tutte le persone che ricevono la diagnosi di HIV. Lundgren è tra i ricercatori che ha condotto negli anni passati lo studio START, un grande studio in tutto il mondo per stabilire il rapporto tra rischi e benefici dell’inizio immediato della terapia. Ci sono voluti più di quattro anni per arruolare le oltre 4.500 persone che hanno preso parte allo studio, anni in cui tante discussioni sono state fatte su questo tema, anche dubitando che ci fosse la necessità di questo studio. Alla fine lo studio si è svolto in 215 centri di 35 paesi. Per prendere parte allo studio le persone dovevano avere una conta dei CD4 di almeno 500 cellule. Lo studio doveva continuare con i due gruppi – uno che iniziava la terapia subito e l’altro che aspettava fino a che i CD4 scendevano sotto la soglia di 350 considerata di riferimento allora dalla maggior parte delle linee guida per l’inizio della terapia – fino alla fine di quest’anno ma a metà 2015 il comitato che analizza i dati ha deciso di offrire la terapia a tutti perché era già evidente che in questo modo si evitano molti problemi di salute. Infatti ci sono state sensibilmente meno persone morte o che hanno sviluppato delle malattie gravi nel gruppo che ha iniziato la terapia subito rispetto a quelle nel gruppo che ha atteso il declino dei CD4. Anche la qualità della vita è migliorata nei primi due anni nelle persone che hanno iniziato la terapia subito. Una delle slide mostra come il rischio di sviluppare malattie collegate all’infezione da HIV cresce notevolmente nel gruppo che aspetta ad iniziare la terapia, ma non è nullo nemmeno nel gruppo che la inizia subito; questo indica che HIV è capace di fare danni anche in presenza di terapia almeno in alcune persone. Anche il rischio di  avere un tumore si riduce di circa il 60% se si comincia la terapia subito. Il rischio di malattie cardiovascolari invece non diminuisce significativamente. È stato fatto anche un sottostudio per valutare la elasticità delle arterie ma non si sono viste differenze grosse tra i due gruppi. Un altro sottostudio ha guardato la funzione polmonare: la differenza si vede tra chi fuma e chi non fuma, ma non tra chi inizia la terapia subito e chi aspetta. Infine hanno guardato anche se c’erano differenze per le funzioni neurologiche: nessuna differenza in questo caso, l’unica cosa che si vede è che le persone imparano a fare i test neuropsicologici sempre meglio nel corso del tempo. Adesso che lo studio è finito, i ricercatori possono vedere se c’è un qualsiasi aumentato problema di salute dovuto al fatto di fare la terapia per un tempo più lungo. Ovviamente ci sarebbe bisogno di seguire le persone per più tempo, ma in questi anni di studio non si è visto niente che possa far pensare a un danno di questo tipo. Una delle riflessioni finali è che la terapia precoce non elimina del tutto i problemi legati all’infezione da HIV, c’è quindi bisogno di nuove strategie per risolvere questo problema.
avere un tumore si riduce di circa il 60% se si comincia la terapia subito. Il rischio di malattie cardiovascolari invece non diminuisce significativamente. È stato fatto anche un sottostudio per valutare la elasticità delle arterie ma non si sono viste differenze grosse tra i due gruppi. Un altro sottostudio ha guardato la funzione polmonare: la differenza si vede tra chi fuma e chi non fuma, ma non tra chi inizia la terapia subito e chi aspetta. Infine hanno guardato anche se c’erano differenze per le funzioni neurologiche: nessuna differenza in questo caso, l’unica cosa che si vede è che le persone imparano a fare i test neuropsicologici sempre meglio nel corso del tempo. Adesso che lo studio è finito, i ricercatori possono vedere se c’è un qualsiasi aumentato problema di salute dovuto al fatto di fare la terapia per un tempo più lungo. Ovviamente ci sarebbe bisogno di seguire le persone per più tempo, ma in questi anni di studio non si è visto niente che possa far pensare a un danno di questo tipo. Una delle riflessioni finali è che la terapia precoce non elimina del tutto i problemi legati all’infezione da HIV, c’è quindi bisogno di nuove strategie per risolvere questo problema.
Fra i molti poster presentati, diversi sull’utilizzo dei farmaci ARV come prevenzione, interessante il lavoro di 56 Dean Street sulla percezione del rischio negli MsM in PrEP.
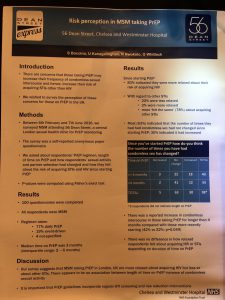 Quasi l’80% in daily PrEP e una minoranza ha scelto di assumerla secondo necessità. I risultati sono stati ottenuti sottoponendo un questionario anonimo a oltre 100 MsM nel quale veniva chiesto da quanto tempo fossero in PrEP, se e come fosse cambiata l’attività sessuale e la scelta dei partner, oltre a come percepiscono il rischio di prendere una IST.
Quasi l’80% in daily PrEP e una minoranza ha scelto di assumerla secondo necessità. I risultati sono stati ottenuti sottoponendo un questionario anonimo a oltre 100 MsM nel quale veniva chiesto da quanto tempo fossero in PrEP, se e come fosse cambiata l’attività sessuale e la scelta dei partner, oltre a come percepiscono il rischio di prendere una IST.
Dal questionario è emerso un incremento nei rapporti condomless negli utenti in PrEP da più di 4 mesi, rispetto a coloro che aveva iniziato da poco l’assunzione. Inoltre dallo studio emerge che i partecipanti fossero molto più rilassati di un tempo rispetto alla possibilità di prendere HIV, ma più preoccupati di prendere una IST.
È importante che protocolli sulla PrEP vengano inseriti screening sulle IST e interventi di riduzione del rischio.
Ragionamento supportato anche da un altro studio dell’Università di Montreal sull’incremento di Chlamydia dopo la prescrizione della profilassi pre esposizione.
Sempre sulla PrEP è stato interessante notare come sia stata inserita nelle sessioni dedicate ai case studies. Il prof. Molina, padre della PrEP francese, ha portato sia il caso di una donna eterosessuale sposata ad un uomo con HIV che voleva avere figli e per via naturale, sia il caso di Mr B, un uomo gay di 30 anni in coppia con un partner HIV- con il quale fa sesso condomless, ma che con gli altri partner occasionali non ha un uso consistente di condom nei rapporti anali. Mr B è HIV-, HBV e HCV negativo, ha sentito che esiste una profilassi e chiede un supporto medico. Interessante notare come anche fra i sanitari del panel di discussione, l’atteggiamento non era più lo stesso e la differenza fra la donna che voleva un figlio e il ragazzo che faceva sesso in giro. Un medico avrebbe segnatamente consigliato di essere fedele al compagno e fine li. La platea, che poteva votare, consigliava di usare sia la Prep che il condom.
Le conclusioni di Molina sono da manuale: le persone a rischio elevato di contagio, devono riceve in via prioritaria interventi, quali counselling vis a vis, sulla riduzione del rischio e PrEP.
In caso di avvio della profilassi, è necessario eseguire test Ab-Ag al momento, dopo il primo mese e successivamente ogni tre mesi.
La PrEP, secondo Molina, deve essere parte integrata delle strategie di riduzione del rischio.
Un serie di presentazioni hanno cercato di valutare come raggiungere più rapidamente l’obiettivo 90-90-90. Si è parlato di barriere al test e, invece di distruggerle si pensa al test a casa, così come al home kit per la PrEP da un lato, mentre dall’altro il recupero delle raccomandazioni dell’OMS che prevedono per i sieropositivi una visita ogni 3-6 mesi e il ritiro dei farmaci ogni 3-6 mesi. Chissà se qualche centro clinico le ha mai lette.
Alla conferenza sono presenti numerosi espositori e booth di associazioni. È sempre molto interessante gironzolare e scoprire cosa fanno gli altri, specie se “gli altri” sono il THT che si è  inventato un simpatico pieghevole “gratta e vinci” per valutare se è ora di fare il test oppure no. Poi uno si volta e dallo stand di Gilead compare il viso di Simone Marcotullio di Nadir e subito sotto Paolo Gorgoni della nostra associazione, entrambi testimonial della campagna “Beyond HIV” alla quale numerose associazioni hanno dato un contributo.
inventato un simpatico pieghevole “gratta e vinci” per valutare se è ora di fare il test oppure no. Poi uno si volta e dallo stand di Gilead compare il viso di Simone Marcotullio di Nadir e subito sotto Paolo Gorgoni della nostra associazione, entrambi testimonial della campagna “Beyond HIV” alla quale numerose associazioni hanno dato un contributo.
L’ultima plenaria è stata interamente dedicata alla PrEP. Uno sguardo al passato, dove siamo arrivati ora, i follow up in corso, le possibilità per il futuro. Chiunque sia minimamente avvezzo alle conferenze avrà già capito che questo significa che PrEP ha piena titolarità nelle conferenze scientifiche.
Ma andiamo con ordine e, a proposito di ordine, ricordiamo che la PrEP è raccomandata con forza dall’OMS nelle sue linee guida. Raccomandata per chi? ECDC, European Center fo Disease Control, ci spiega che in Europa l’epidemia sta crescendo pressoché solo fra gli MsM. L’ECDC prende atto 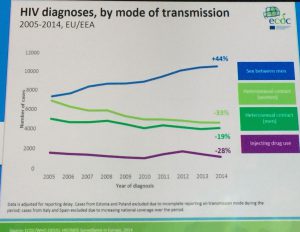 che le politiche di prevenzione rivolte a questa popolazione sono miseramente fallite e che la PrEP deve essere indirizzata verso questo gruppo in primis.
che le politiche di prevenzione rivolte a questa popolazione sono miseramente fallite e che la PrEP deve essere indirizzata verso questo gruppo in primis.
Valentina Cambiano, ricercatrice presso University College London, nella sua bella relazione sulla costo-efficacia della PrEP nel cosiddetto “primo mondo”, cita ben 15 studi sui costi della profilassi nei paesi ad alto reddito e le sue conclusioni sono molto più restrittive: allo stato dei fatti, la PrEP è costo-efficace non per tutti gli MsM, solo per coloro che sono effettivamente ad alto rischio. E qui entra in gioco il ruolo del counselling, possibilmente peer counselling e possibilmente da non confondersi con la relazione medico-paziente. Ossia l’associazionismo e in ruolo fondamentale che può e deve svolgere nella diffusione della PrEP.
Non paga la Cambiano si addentra nel tema citando due modelli indipendenti realizzati in Olanda e UK. Per comodità cito solo quello espresso in euro, dal quale emerge che il costo annuo di una persone in PrEP (monitoraggio incluso) è 7400€ in caso di assunzione giornaliera, 3850€ se assunzione on demand; il costo medio di un paziente in trattamento sta fra i 12400€ e i 13500€. Non mi sembra occorra un genio per notare la differenza tanto è vero che la Cambiano ipotizza addirittura che la PrEP possa essere cost-saving in qualche caso.
Tuttavia non è facile capire chi è eleggibile per essere inserito in un programma PrEP, ci viene in aiuto il prof. Molina di Parigi secondo il quale si devono selezionare persone:
• Adulte >18 anni
• HIV negativi al basale, meglio se dimostrato con un test combo
• Senza segni di infezione primaria da HIV
• Senza recenti esposizioni al rischi (almeno 4 settimane)
• Alto rischio di contagio
Di più: Molina chiarisce anche cosa significa per lui alto rischio per il gruppo MsM
• Sesso anale condomless con più di 2 differenti partner negli ultimi 6 mesi;
• IST diagnosticata negli ultimi 12 mesi (sifilide, gonorrea, chlamydia, HBV, HCV, ecc.)
• PEP (profilassi post esposizione) multiple negli ultimi 12 mesi;
• Uso di droghe durante i rapporti sessuali (cocaina, GHB, MDMA, ecc.)
Sempre secondo Molina, alcune persone non possono essere inserite in un programma di PrEP:
• Persone sieropositive o siero-ignote;
• Persone con segni di infezione primaria da HIV;
• Creatinina • Persone con HBV cronica se PrEP on demand;
• Ipersensibilità al TDF o FTC o agli eccipienti
Le dosi proposte, come è ormai noto, sono una pillola al giorno oppure on demand ma solo per gli MsM (causa assenza di dati su altri gruppi).
Le persone che si sottopongono a PrEP, dovrebbero sottoporsi a una visita al basale, dopo il 1° mese e poi ogni 3 mesi. Devono anche essere eseguite analisi e test quali HIV, HBV, HCV, IST e  creatinina da ripetere dopo il 1° mese e ogni 3 mesi per quanto riguarda HIV, almeno una volta all’anno per le altre IST.
creatinina da ripetere dopo il 1° mese e ogni 3 mesi per quanto riguarda HIV, almeno una volta all’anno per le altre IST.
Ma Molina è il padre della PrEP in Francia dove la profilassi è già disponibile. Che succede nel resto dell’Europa? Ci si arrangia con internet, interPrEP, ossia, chi può, compra farmaci generici online. Un gruppo di ricercatori britannici ha effettuato un monitoraggio dei prodotti che circolano online, per evitare che i farmaci per la PrEP avessero la stessa sorte del Viagra con la vendita online. Per farlo ha chiesto la collaborazione di un gruppo di persone che fanno capo ai servizi e che hanno asserito di comprare i farmaci in internet. A tali persone sono stati fatti prelievi per monitorare il livello di farmaco nel sangue e vedere se fosse effettivamente sufficiente a ottenere una copertura. I risultati dello studio sono confortanti: non ci sono segni di farmaci falsificati, i siti online si sono dimostrati genuini. Ma è stato evidente che il Truvada brand non è acquistabile da tutti, così come, del resto, il generico è una spesa che molti posso affrontare ma non tutti. In Europa, i generici saranno disponibili con ogni probabilità dal 2017.
Come sempre, noi italiani arriveremo a prendere delle decisioni sulla base di studi effettuati da altri, in altri territori e su gruppi probabilmente non sovrapponibili ai nostri, senza avere idee chiare sull’impatto nella clinica, senza sapere come e chi effettuerà la distribuzione, il tutto in un sistema sanitario sottoposto a tagli lineari e con budget sempre più ridotti. È facile ipotizzare che la vita della PrEP italiana non sarà semplice, dovrà imparare a sopravvivere fra medici ignoranti gli effetti della profilassi, la community impreparata ed altrettanto ignorante, la possibilità concreta di ulteriori discriminazioni nella community rispetto a chi scegli PrEP come gli USA hanno ampiamente dimostrato (cfr truvada whore).
Sandro Mattioli
Plus Onlus
Presidente
La partecipazione di Plus Onlus alla HIV Drug Therapy 2016 è stata resa possibile grazie a un contributo non condizionato di ViiV Healthcare.



